
NUMERI E TEMI DEL CONGRESSO
 Tre giorni di lavori, oltre 1300 partecipanti, 75 sessioni scientifiche, ben 444 abstract presentati, oltre 700 scholarship assegnate tra giovani ricercatori, personale sanitario non-medico, membri della communities: sono alcuni dei nei numeri di ICAR 2024, sedicesima edizione della “Italian Conference on AIDS and Antiviral Research” che si è svolta presso l’Università Cattolica del Sacro cuore di Roma dal 19 al 21 giugno scorsi.
Tre giorni di lavori, oltre 1300 partecipanti, 75 sessioni scientifiche, ben 444 abstract presentati, oltre 700 scholarship assegnate tra giovani ricercatori, personale sanitario non-medico, membri della communities: sono alcuni dei nei numeri di ICAR 2024, sedicesima edizione della “Italian Conference on AIDS and Antiviral Research” che si è svolta presso l’Università Cattolica del Sacro cuore di Roma dal 19 al 21 giugno scorsi.
La Presidenza del Congresso è stata affidata quest’anno ad Antonella Cingolani, infettivologa Roma, ad Antonio Di Biagio, infettivologo, Genova, a Massimo Farinella del Mario Mieli di Roma, presidente della sezione M del CTS (Comitato Tecnico Sanitario) su HIV/AIDS presso il Ministero della Salute, in rappresentanza delle communities, a Giulia Carla Marchetti, infettivologa, Milano.
“Research and care: from bench, to bedside, to community” il claim di questa edizione (Ricerca e cura: dal laboratorio, alla presa in carico del paziente, alla community). “Riteniamo –ha scritto la Presidenza nel suo invito al Congresso- che il prendersi cura della persona con HIV, necessiti di una sinergia tra ricerca di base, ricerca clinica e costante interazione bidirezionale con la comunità di persone che vivono con l’HIV”. Tra i molti aspetti trattati la maggioranza delle relazioni, ben 139, erano relative ad aspetti clinici dell’HIV e alle terapie antiretrovirali, 56 lavori riguardavano confezioni e comorbidità in HIV, ben 60 relazioni sono state dedicate invece alle scienze sociali, ai gruppi marginalizzati, al lavoro delle communities sui territori cui si sono aggiunti quasi 30 lavori su Prevenzione, PrEP, testing. Attenzione, ovviamente, è andata anche ad altre competenze dell’infettivologia, dalle altre Infezioni Sessualmente Trasmissibili (IST) a SARS-CoV2, alle epatiti, ai virus emergenti, ai vaccini.
 Già coordinatore degli abstract nelle passate edizione, il dottor Antonio Di Biagio, ci ha spesso illustrato, negli anni passati, bilanci e principali direttrici di studio dei Congressi e quest’anno lo fa con noi, in questa intervista, anche da Presidente di ICAR 2024… Congratulazioni!
Già coordinatore degli abstract nelle passate edizione, il dottor Antonio Di Biagio, ci ha spesso illustrato, negli anni passati, bilanci e principali direttrici di studio dei Congressi e quest’anno lo fa con noi, in questa intervista, anche da Presidente di ICAR 2024… Congratulazioni!
Le sessioni inaugurali della Conferenza hanno, in effetti dato il segno della direzione dei lavori, prima con il Symposium: “How to meet patient needs in PWH?”, dedicato alla memoria del dottor Mauro Moroni, con relazioni dei dottori Antinori e Maggiolo e poi con la Keynote Lecture “The Year of the PrEP”, in memoria di Giulio Corbelli, costituita da una relazione affidata alla pioniera britannica della Profilassi Pre-Esposizione (PrEP), Sheena Mc Cormack e da una seconda condotta da Daniele Calzavara, di Check Point Milano, attivista delle communities.
“THE YEAR OF THE PrEP” – LA DENUNCIA DELLE ASSOCIAZIONI

Illustrata l’indagine PrIDE, condotta tra dicembre 2023 e gennaio 2024, che ha coinvolto sessantadue centri ICONA e tre checkpoint. I dati emersi segnalano 11.675 persone in PrEP orale in Italia, di cui il 50% circa in Lombardia e il 18% nel Lazio. Il 98% di chi usa la PrEP è MSM. Grandi variazioni si riscontrano tra regione e regione nell’accesso ai servizi. “La PrEP rappresenta una strategia centrale per vincere la battaglia della prevenzione delle nuove infezioni da HIV – ha detto la Professoressa Antonella Cingolani, Presidente ICAR 2024 – Dall’introduzione della rimborsabilità, gli utenti sono più che raddoppiati, tuttavia, ostacoli e ritardi ci rendono ancora lontani dagli standard di altri paesi europei”.
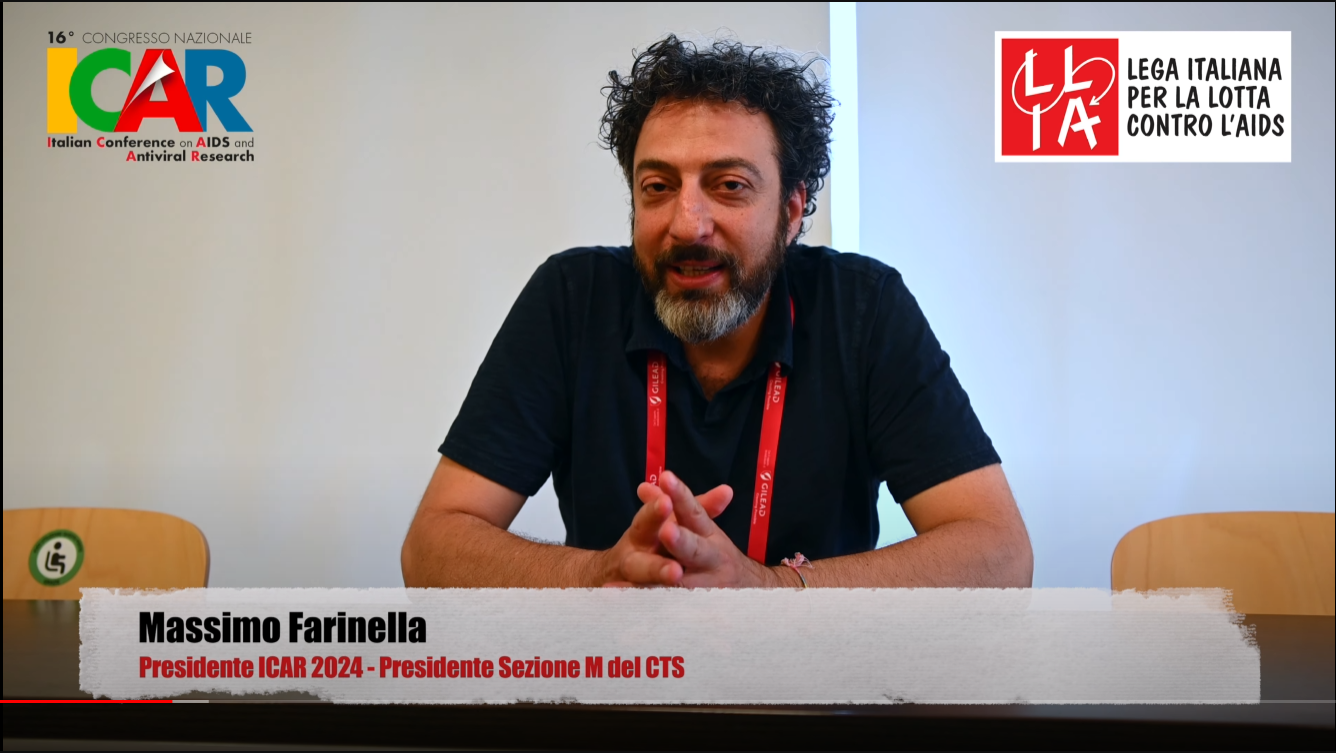 Del nodo PrEP, della protesta delle communities ma anche di altri aspetti di grande rilievo e attualità sociale e politica abbiamo parlato con Massimo Farinella del Mario Mieli di Roma, anch’egli tra i Presidenti di ICAR 2024 in rappresentanza dell’associazionismo. Farinella ricopre anche un ruolo istituzionale di rilievo, in quanto Presidente della Sezione M del CTS su HIV/AIDS, quella che rappresenta il mondo del volontariato, delle associazioni, delle Communities e della società civile presso il Ministero della salute.
Del nodo PrEP, della protesta delle communities ma anche di altri aspetti di grande rilievo e attualità sociale e politica abbiamo parlato con Massimo Farinella del Mario Mieli di Roma, anch’egli tra i Presidenti di ICAR 2024 in rappresentanza dell’associazionismo. Farinella ricopre anche un ruolo istituzionale di rilievo, in quanto Presidente della Sezione M del CTS su HIV/AIDS, quella che rappresenta il mondo del volontariato, delle associazioni, delle Communities e della società civile presso il Ministero della salute.
Tornando alle relazioni della sessione inaugurale, molto seguito è stato quello di Sheena McCormack, epidemiologa e ricercatrice sull’HIV/AIDS di fama mondiale, docente dell’University College of London e promotrice di una delle più innovative esperienze di salute pubblica in Europa: la clinica per la salute sessuale del 56 di Dean Street a Londra. “Ending HIV through PrEP: the impact of PrEP on the trajectory of new Infections” è il titolo della sua relazione che ha esaminato lo stato d’implementazione della Profilassi Preventiva in Italia e in Europa occidentale e l’impatto della PrEP in Gran Bretagna. La PrEP è efficace -ha confermato Mc Cormack- funziona con una copertura molto alta e sta già contribuendo in modo significativo al declino delle nuove infezioni da HIV nei paesi in cui più è stata implementata, Francia in primis e Regno Unito, dove dal 2014, anno di avvio della Sperimentazione PrEP, si è assistito ad un crollo delle nuove infezioni da HIV del 77%, in sinergia con altri interventi. “Senza tali interventi le infezioni nel 2022 sarebbero state il doppio di quelle attuali” ha spiegato ancora Mc Cormack citando studi e valutazioni ufficiali. Ancora più incisivo il dato londinese.
 Dell’esperienza e dell’impatto della clinica per la salute sessuale di Dean Street abbiamo parlato con Nicolò Girometti, medico infettivologo del 56 di Dean Street.
Dell’esperienza e dell’impatto della clinica per la salute sessuale di Dean Street abbiamo parlato con Nicolò Girometti, medico infettivologo del 56 di Dean Street.
Necessario, dunque, estendere il numero di centri per la PrEP ma anche coinvolgere i target più esposti all’HIV e/o meno raggiungibili perché –ha spiegato Mc Cormack rispetto alle potenzialità la PrEP In Europa è ancora poco accessibile. Questa situazione renderà non raggiungibile l’obiettivo OMS/UNAIDS che prevede per la regione Europea OMS almeno mezzo milione di persone in PrEP entro il 2025. In realtà, invece, nel 2022 il numero totale non andava oltre le 203mila e il gap non appare recuperabile entro i tempi previsti. Per rimettersi in carreggiata McCormack indica: una riduzione dei costi dei farmaci, l’automatizzazione di alcuni servizi di diagnosi, testing e auto-test, una distribuzione più facile dei trattamenti tramite farmacie, infermerie, checkpoint comunitari.
Nell’altra relazione “The era of the PrEP: time to end the AIDS crisis?” Daniele Calzavara ha ripercorso il quarantennio dell’AIDS, dal dramma della morte senza cura, allo stigma, al silenzio fino alle nuove conquiste: U=U e la PrEP che potrebbero, finalmente, rompere per sempre l’equazione HIV=morte e restituire alle persone vite libere e una piena libertà sessuale. “La PrEP non è solo un farmaco, chi la assume non è un paziente –ha detto in sintesi Calzavara– ma un percorso di riappropriazione della sessualità dei corpi, della nostra libertà di scegliere. Ha senso medicalizzarla così tanto?”
Un contributo ulteriore alla diffusione della PrEP potrebbe arrivare dalla PrEP Long Acting, che prevede un’assunzione tramite iniezione ogni due mesi; già approvata da EMA, l’agenzia europea per la medicina e il farmaco, non è stata ancora introdotta in Italia come richiesto con forza, invece, da comunità scientifica e terzo settore: “In virtù dei diversi studi che ne confermano la validità –ha detto ancora Cingolani- sarà auspicabile poter disporre quanto prima della Long Acting PrEP a fianco della PrEP orale“.
 Tra gli studi a supporto dei vantaggi che la PrEP Long Acting potrebbe avere sulla prevenzione dell’HIV c’è un’indagine presentata a ICAR da Milano Check Point. La Survey ha indagato sulla propensione degli/le utenti del servizio verso questa ulteriore opportunità di prevenzione. Racconta gli esiti di questo studio la curatrice del’indagine, Dottoressa Alessandra Bianchi, psicologa presso il checkpoint e presso ASA Milano.
Tra gli studi a supporto dei vantaggi che la PrEP Long Acting potrebbe avere sulla prevenzione dell’HIV c’è un’indagine presentata a ICAR da Milano Check Point. La Survey ha indagato sulla propensione degli/le utenti del servizio verso questa ulteriore opportunità di prevenzione. Racconta gli esiti di questo studio la curatrice del’indagine, Dottoressa Alessandra Bianchi, psicologa presso il checkpoint e presso ASA Milano.
INTERVENTI E PROGRAMMI DI PREVENZIONE PRIMARIA
L’informazione, l’educazione, gli interventi per promuovere cambiamenti nei comportamenti a rischio sono stati per due decenni delle pietre miliari per la prevenzione dell’HIV, salvo poi perdere progressivamente la loro centralità, alla luce, anche di grandi innovazioni medico-scientifiche come la TasP (Trattamento come Prevenzione) e la PrEP. Tuttavia, l’interesse per programmi e interventi di prevenzione non biomedici sta tornando a crescere, soprattutto perché in grado di intervenire sulla complessità della persona e del contesto sociale in cui vive.
Le scuole
Come sottolineato da Massimo Farinella, nell’intervista precedente, la 16esima edizione di ICAR ha riservato uno spazio più ampio rispetto al passato agli interventi e ai programmi di prevenzione primaria nelle scuole, in particolare la Comprehensive Sexual Education. Lara Tavoschi, ricercatrice di Igiene presso l’Università di Pisa, ha illustrato direttrici e risultati del progetto EduforIST sull’educazione sessuale comprensiva nelle scuole, coordinata dall’ateneo pisano e condotta con il supporto dell’Università di Venezia Cà Foscari e di diverse associazioni e realtà del terzo settore, tra queste la LILA. Iniziato nel 2020, l’intervento ha l’obiettivo finale di elaborare linee guida, scientificamente valide, per lo sviluppo di programmi di educazione sessuale completa, da inserire nei percorsi scolastici essendo l’Italia uno dei pochi paesi europei a non prevedere programmi di educazione all’affettività e alla sessualità nei curricula scolastici. Gli interventi sono condotti da equipe composte da operatori provenienti da associazioni diverse, adeguatamente formati e hanno come obiettivo l’intera comunità scolastica: insegnanti, genitori, studenti. Le classi-target sono state secondarie superiori e terze medie. “L’approccio delle comprehensive sexual education mira non solo a fornire informazioni su come prevenire gravidanze, HIV e IST (informazione orientata ai rischi) ma a trattare la sessualità come una sfera essenziale e complessa della persona” ha spiegato Tavoschi. Obiettivo dell’intervento è mettere in grado i più giovani di:
- curare la propria salute, il proprio benessere e la propria dignità di persone
- sviluppare relazioni sociali e sessuali rispettose di sé stessə e degli/delle altrə
- considerare come le proprie scelte possano avere effetti sulla propria stessa salute su quella degli altri
- comprendere e assicurare la protezione dei propri diritti durante la loro vita
Il programma lavora per portare i/le più giovani a riconoscere sé stessi (differenze biologiche tra i sessi, identità di genere, orientamento sessuale), a riconoscersi nei cambiamenti, nelle emozioni (consenso, amicizia, amore) a riconoscere i segnali del corpo (IST, contraccezione, gravidanza e aborto, stigma, servizi per la salute sessuale). Focalizzandosi solo sulle conoscenze acquisite si sono per ora registrati risultati molto convincenti. I questionari in entrata e in uscita hanno ad esempio indicato che, se prima solo un 61% deə partecipantə riteneva falso che non fosse possibile contrarre infezioni durante il primo rapporto sessuale, dopo l’intervento questa percentuale è salita al 75,6%. È salita dal 31% al 68% invece la percentuale di coloro che riconoscono i sintomi di un’infezione sessuale (bruciore, urinare spesso). I/le giovani che sono a conoscenza di U=U sono invece passatə dal 30% al 56% mentre chi riteneva falso che la pillola anticoncezionale potesse proteggere dalle IST è salita dal 43 al 62%. Infine, rispetto alla credenza che non sia possibile rimanere incinta nel primo rapporto sessuale, la percentuale di chi la ritiene sbagliata è salita dal 69 al 79%. Più difficile è invece valutare l’impatto complessivo dell’intervento sui comportamenti non essendoci modelli di riferimento, studi e dati precedenti di riferimento, come, invece, avviene in Finlandia, ad esempio; nel paese scandinavo si è potuto dimostrare come dall’introduzione dell’educazione sessuale nelle scuole nel 1975 e fino al 2019 le interruzioni di gravidanza nella fascia d’età 15-19 anni siano drasticamente crollate ad eccezione di una rapida ripresa a cavallo del 2000, quando ci fu una riduzione dei servizi per la salute sessuale.
I social
Antonella Camposeragna, del CNCA ha illustrato invece due interventi di prevenzione condotti tramite i social network, il primo, NeWTeCH, era volto a studiare la possibile efficacia dei social e del web e a formulare una serie di linee d’indirizzo. Preso in esame, tra l’altro il nostro webforum “LILAchat”, classificato come uno dei migliori ambiti d’informazione sul web per quanto riguarda prevenzione, trasmissione del virus e terapie. Il secondo progetto, StinGS, è volto a un intervento di prevenzione diretto tramite social e ha prodotto un profilo Instagram “Sextagram” che ha avuto un grande successo: 4mila followers, oltre 4milioni di interazioni, 2 milioni di utenti raggiunti, in gran parte giovani, che ne hanno apprezzato soprattutto grafica, stile, intrattenimento meno però i temi della prevenzione. Punti di forza di questo intervento è stato dunque l’alto numero di giovani raggiuntə e un alto gradimento per l’approccio giocoso e divertente alle tematiche sessuali; tra gli esiti cui prestare invece attenzione ci sono, invece, una minore attenzione ai temi considerati più “tristi” come la prevenzione, una bassa interazione tra pari, l’impossibilità di controllare gli esiti e l’impatto delle campagne. LILA ha partecipato a entrambi i progetti.
La popolazione migrante
Diverse le relazioni che hanno acceso l’attenzione sulle necessità di migrantə e rifugiatə. Tra queste “Migrant populations”, della professoressa Antonella Saracino, del Policlinico di Bari, dedicata al’’importanza di iniziative sanitarie a bassa soglia che possano raggiungere la popolazione migrante nei luoghi e sui territori in cui si stabilisce, con azioni di “outreach”. Il numero di migranti internazionali è aumentato in tutto il mondo in misura crescente in Europa e in Asia: 100 milioni le persone costrette a fuggire dalle proprie terre solo nel 2022, un esodo dovuto a conflitti, sconvolgimenti climatici, fame, ha ricordato Saracino citando i dati ONU.
Tra le urgenze identificate –ha spiegato- l’elevato numero di diagnosi tardive riscontrate nelle popolazioni immigrate; Nell’UE la media di late presenter tra migranti e rifugiati con HIV è del 42% circa ma con punte del 60% tra i/le migranti provenienti dall’area sub-sahariana o, addirittura superiore tra coloro che provengono dal sud e sud-est asiatico. Più alto tra le popolazioni immigrate anche il rischio di fallimento terapeutico mentre si registra una più frequente perdita al follow up. Il 63% dei migranti, inoltre, acquisisce l’HIV dopo l’arrivo. “Tutti questi indicatori –ha spiegato ancora Saracino– ci dicono come l’accesso alla salute nei paesi di destinazione dovrebbe essere garantito non solo al momento dell’ingresso ma, soprattutto, durante tutto il periodo di permanenza”. Fondamentali dovrebbero essere i programmi dedicati di testing, prevenzione delle IST e dell’HIV, quelli che prevedono la distribuzione di preservativi, l’accesso alla PrEP o che assicurino l’accesso alle ART. Questi programmi però sono scarsissimi in tutta la regione europea dell’OMS, Italia inclusa. I dati provenienti dall’Organizzazione Mondiale della Sanità ci dicono che nel 20% dei paesi dell’area europea i migranti irregolari o privi di documenti sono esclusi dall’accesso alle terapie antiretrovirali, che a gran parte dei migranti è preclusa la PrEP gratuita e che almeno quattordici paesi ne escludono esplicitamente l‘erogazione a chi sia privo di documenti. Per mettere in atto seri programmi di prevenzione tra le popolazioni migranti sarebbe, invece, necessario, secondo Saracino, rompere le barriere d’accesso ai servizi andando, ad esempio, a intercettare le persone sui territori (outreach), con servizi mobili, sviluppare modalità efficaci per mantenerle in cura, sviluppare competenze e advocay affinché siano integrate nei servizi sanitari pubblici. Tuttavia alcuni interventi-modello esistono, anche in Italia. È il caso del Centro per la salute dei migranti di Palermo con accesso a bassissima soglia, il cui valore è stato riconosciuto anche da ECDC o degli interventi nelle baraccopoli del foggiano che ospitano i migranti con unità mobili organizzate da CUAMM, medici per l’Africa e da altre ONG, o ancora, dei tirocini medici presso il centro salute migranti di Lampedusa attivati dall’Università di Bari.
Persone transgender
Tra le Key populations che scontano una pesante esclusione dai servizi di salute pubblica, per motivi amministrativi, di stigma, di mancanza di informazioni, ci sono certamente le persone transgender. Antonia Monopoli, di ALA Milano ha raccontato l’esperienza del progetto “Via del Campo”, in corso da diversi anni. L’intervento ruota intorno all’unità mobile attiva nelle province di Milano e Monza-Brianza che intercetta prevalentemente donne transgender sexworkers, offrendo loro informazioni sulla prevenzione e test rapidi per HIV e sifilide. In caso di esito reattivo è previsto un accompagnamento ai servizi pubblici (in particolare al San Gerardo di Monza) per i test di conferma e l’accesso alle terapie necessarie. Sono inoltre previste visite a e test a domicilio con la proposta di aderire a programmi trimestrali di screening. L’obiettivo è tessere relazioni di fiducia con le ragazze e creare percorsi definiti per la presa in carico di donne transgender, lavoratrici del sesso, favorendone l’acceso rapido e mirato ai servizi di salute; tra le azioni necessarie, la prevenzione o il trattamento di HIV e IST ma anche la prevenzione di terapie ormonali fai da te, la prescrizione della PrEP e di tutti gli accertamenti necessari. “Le persone transessuali nel mondo sono almeno 25 milioni ma siamo invisibili” ha detto Sofia Mehiel, Mit di Bologna che ha raccontato l’esperienza del consultorio aperto fin dal 1994 per le persone transgender e dell’unità mobile attiva nella provincia. Contattare le persone in strada, stabilire con loro relazioni di fiducia, offrire servizi di salute di base sono alcune delle attività svolte: “Ma, in particolare –ha spiegato Mehiel- cerchiamo di assicurare un accompagnamento ai servizi pubblici perché è soprattutto questo che rompe la barriera dello stigma”. “La nazionalità straniera o l’essere detenutə o ex detenutə aggrava il peso dell’esclusione -ha spiegato ancora l’attivista del MIT- in carcere si fa sesso ma non vengono attivati programmi di prevenzione, inoltre per le persone trans che escono dal carcere non esiste alcun programma di inclusione”
Testing
La relazione “HIV testing in Italian community and outreach sites: COBATEST Network, 2020-2023” presentata da Paolo Meli, CICA, Bergamo, con il contributo di diverse associazioni, ha fatto il punto sulle attività di testing CBVCT (Community-Based Voluntary Counselling and Testing) in Italia, ossia delle attività di testing svolte dalle communities e aderenti al circuito europeo COBATEST. Per LILA ha partecipato allo studio la sede di Milano. Meli ha ricordato come i servizi di testing curati dalle communities siano considerati un pilastro fondamentale per raggiungere il target 95-95-95 di UNAIDS e un’alternativa fondamentale per la diagnosi precoce di gruppi di popolazione che non si rivolgono facilmente ai servizi sanitari ufficiali. In questi anni –ha spiegato- sono salite a 24 le ONG aderenti alla rete COBATEST, così come le città aderenti alla rete internazionale delle Fast-track cities, venti comuni in tutto e in nove di queste è presente almeno una realtà COBATEST. Un esame del tipo di utenza afferente i vari servizi di testing, divisa tra giovani under 25, MSM, migranti e donne mostra una differenza significativa tra associazione e associazione, differenze legate alle specificità di ciascuna realtà e di una ricchezza dell’offerta sul territorio nazionale. LILA Milano per esempio, conta il picco più alto di persone migranti, mentre i checkpoint di Roma e Milano registrano i picchi più alti tra gli MSM, Arcigay Palermo e Coming aut APS il numero più alto di giovani, checkpoint Ancora e FCT Bergamo il numero più alto di donne.
Aumenta, inoltre, la proporzione di test negativi rispetto a quelli reattivi, un elemento che potrebbe avere varie spiegazioni, come il fatto che più persone, anche non ad alto rischio facciano il test, oppure al fatto che l’incidenza stia realmente scendendo. “Ad ogni modo –ha osservato Meli- le attività di testing del terzo settore stanno producendo ottimi risultati e necessitano di un più forte supporto da parte delle istituzioni”.
Test opt-out nei pronto soccorso? Contributi alla discussione
Diverse le sessioni in cui si è poi discusso dell’opportunità di test HIV opt-out nei pronto soccorso con consenso informato o almeno, in alcuni contesti particolari. Per test opt–out, al momento non consentito, si intende la possibilità di inserire il test dell’HIV tra gli esami routinari sul sangue, con la possibilità per l’utente di non accettarlo. La pratica opt- in, richiede invece a priori un consenso esplicito dell’interessato, una pratica finora favorita dalle realtà dell’attivismo perché ritenuta più in linea con il diritto alla privacy e alla non discriminazione delle persone. Il dibattito su un possibile cambiamento di strategia è ora invece sul tappeto anche tra le communities. La professoressa D’Arminio Monforte, Milano, ha del resto ricordato come in Italia siano stimate almeno 15mila persone con HIV non consapevoli del proprio stato sierologico: visti i livelli di diagnosi tardive, la possibilità di introdurre in taluni ambiti sanitari d’urgenza i test opt-out con un chiaro consenso informato potrebbe non essere più un tabù e avere riscontri positivi sull’emersione delle infezioni da HIV.
VIVERE CON L’HIV
L’invecchiamento
Grazie alle terapie antiretrovirali, le persone con HIV hanno notevolmente prolungato le proprie aspettative di vita, di conseguenza aumentano anche il numero e l’età media di chi sta invecchiando con l’HIV. UNAIDS stima che il numero di persone con più di 50 anni con HIV nel mondo sia aumentato da 5,4 milioni nel 2015 a 8,1 nel 2020 e questa quota continua a crescere. Diverse le sessioni dedicate a questo fenomeno, in particolare la conferenza pre-congressuale dal titolo: “L’invecchiamento nelle persone con HIV: una sfida affrontabile”.
 Per Nicoletta Policek (Edimburgo, UK) Direttrice esecutiva dell’EATG, l’European AIDS Treatment Group: “Invecchiare era un traguardo impensabile per molti di noi, una conquista che però pone anche molte nuove sfide in termini di salute e di qualità della vita”. Nella sua relazione “Result of a Survey about Quality of Life in person with HIV”, Policek ha messo in luce il nodo delle comorbidità che, nelle persone con HIV anziane, si manifestano precocemente e con più frequenza ma anche le criticità sociali e psicologiche che possono pesare in modo maggiore sulle persone in HIV; tra queste: le patologie cardiovascolari, quelle oncologiche, quelle osteo-funzionali e poi lo stigma, le discriminazioni di genere e quelle etniche, la depressione fino a problemi che potrebbero sembrare secondari, come quelli odontoiatrici, ma che invece incidono fortemente sulla qualità della vita, soprattutto nelle condizioni di povertà in cui si trovano molte persone anziane con HIV. La sfida dell’invecchiamento può comunque essere affrontata con programmi mirati e orientati alle persone HIV in invecchiamento che comprendano supporto medico adeguato. Assistenza sociale e psicologica, un miglioramento degli stili di vita, una maggiore cura della sessualità, della salute sessuale, dell’assistenza in menopausa. Da Policek l’invito a leggere, diffondere, condividere il “Manifesto di Glasgow”, elaborato nel 2022 dall’ International Coalition of Older People with HIV, che rivendica diritti dignità e coinvolgimento in tutte le scelte e le decisioni che possano riguardare questa generazione, con tutte le “cicatrici” della propria storia. Questa l’intervista a Nicoletta Policek, Direttrice Esecutiva EATG.
Per Nicoletta Policek (Edimburgo, UK) Direttrice esecutiva dell’EATG, l’European AIDS Treatment Group: “Invecchiare era un traguardo impensabile per molti di noi, una conquista che però pone anche molte nuove sfide in termini di salute e di qualità della vita”. Nella sua relazione “Result of a Survey about Quality of Life in person with HIV”, Policek ha messo in luce il nodo delle comorbidità che, nelle persone con HIV anziane, si manifestano precocemente e con più frequenza ma anche le criticità sociali e psicologiche che possono pesare in modo maggiore sulle persone in HIV; tra queste: le patologie cardiovascolari, quelle oncologiche, quelle osteo-funzionali e poi lo stigma, le discriminazioni di genere e quelle etniche, la depressione fino a problemi che potrebbero sembrare secondari, come quelli odontoiatrici, ma che invece incidono fortemente sulla qualità della vita, soprattutto nelle condizioni di povertà in cui si trovano molte persone anziane con HIV. La sfida dell’invecchiamento può comunque essere affrontata con programmi mirati e orientati alle persone HIV in invecchiamento che comprendano supporto medico adeguato. Assistenza sociale e psicologica, un miglioramento degli stili di vita, una maggiore cura della sessualità, della salute sessuale, dell’assistenza in menopausa. Da Policek l’invito a leggere, diffondere, condividere il “Manifesto di Glasgow”, elaborato nel 2022 dall’ International Coalition of Older People with HIV, che rivendica diritti dignità e coinvolgimento in tutte le scelte e le decisioni che possano riguardare questa generazione, con tutte le “cicatrici” della propria storia. Questa l’intervista a Nicoletta Policek, Direttrice Esecutiva EATG.
 Fragilità, prevenzione, gestione dell’invecchiamento sono stati i temi trattati anche da Jovana Milic, medico e ricercatrice sull’HIV dell’Università di Modena e Reggio Emilia, specializzanda in geriatria. “What is frailty and how can we prevent and manage it?”, è il titolo della sua relazione. A rendere più problematico l’invecchiamento in HIV sono diversi fattori: l’esposizione a farmaci con pesanti effetti collaterali negli anni 80-90, le diagnosi tardive, l’infiammazione cronica, la manifestazione precoce (circa dieci anni prima della media) di comorbidità multiple e la conseguente polypharmacy, tutte condizioni che prospettano una maggiore fragilità o disabilità, anche se si intravedono segnali di miglioramento con il passare degli anni. Importante per migliorare le condizioni di salute dei pazienti è, secondo Milic, non trattare i problemi di salute delle persone come un elenco di patologie ma secondo un concetto più complessivo di fragilità, una riflessione che riguarda tutta la popolazione anziana. Gli interventi per mitigare gli effetti più pesanti dell’invecchiamento, in particolare dell’ageing in HIV, esistono e riguardano la qualità dei trattamenti medici, farmacologici e gli stili di vita. Un ruolo importante viene assegnato all’assunzione di statine. Tutti gli approfondimenti nell’intervista che abbiamo realizzato con la dottoressa Milic.
Fragilità, prevenzione, gestione dell’invecchiamento sono stati i temi trattati anche da Jovana Milic, medico e ricercatrice sull’HIV dell’Università di Modena e Reggio Emilia, specializzanda in geriatria. “What is frailty and how can we prevent and manage it?”, è il titolo della sua relazione. A rendere più problematico l’invecchiamento in HIV sono diversi fattori: l’esposizione a farmaci con pesanti effetti collaterali negli anni 80-90, le diagnosi tardive, l’infiammazione cronica, la manifestazione precoce (circa dieci anni prima della media) di comorbidità multiple e la conseguente polypharmacy, tutte condizioni che prospettano una maggiore fragilità o disabilità, anche se si intravedono segnali di miglioramento con il passare degli anni. Importante per migliorare le condizioni di salute dei pazienti è, secondo Milic, non trattare i problemi di salute delle persone come un elenco di patologie ma secondo un concetto più complessivo di fragilità, una riflessione che riguarda tutta la popolazione anziana. Gli interventi per mitigare gli effetti più pesanti dell’invecchiamento, in particolare dell’ageing in HIV, esistono e riguardano la qualità dei trattamenti medici, farmacologici e gli stili di vita. Un ruolo importante viene assegnato all’assunzione di statine. Tutti gli approfondimenti nell’intervista che abbiamo realizzato con la dottoressa Milic.
Al nodo della Politerapia ha dedicato la sua relazione la dottoressa Micol Ferrara, ospedale Amedeo di Savoia di Torino: “Less is more; how can we manage Polypharmacy in persons with HIV?”. Il nodo dell’assunzione multipla di più regimi farmaceutici per più patologie, ha chiarito Ferrara, riguarda tutta la popolazione anziana italiana: ben il 68% assume cinque o più farmaci con un picco che ne assume addirittura dieci o più. È questo un vero punto critico, causa di tossicità e di molteplici effetti negativi, soprattutto se associato alla frammentazione delle cure e, spesso, alla mancanza di una figura che armonizzi i regimi terapeutici. Molto frequente il fenomeno della cascata prescrittiva: ossia di farmaci che vengono prescritti per limitare gli effetti negativi di altri farmaci, così come la prescrizione di farmaci che possono facilitare le cadute, molto dannose in vecchiaia o che possono amplificare eventuali disfunzioni neurocognitive; è il caso, principalmente di farmaci con proprietà anticolinergiche. In HIV, inoltre, un eccesso di regimi farmaceutici può pregiudicare l’aderenza alle ART. Ferrara ha dunque ricordato come le Linee Guida di ECDC, nel 2023, abbiano stilato una lista di dieci classi di farmaci da evitare in HIV: dalle benzodiazepine ad alcuni antidepressivi, alla prima generazione di antistaminici. Come gestire, dunque, le politerapie per mitigarne possibili affetti dannosi? Come diminuire il numero e le dosi dei farmaci? Quale strategia per un “Deprescribing?” Come prima cosa, gli specialisti dovrebbero compilare una lista dei farmaci assunti dal paziente e aggiornarla periodicamente quindi chiedersi, farmaco per farmaco, se:
- Sussistono ancora i motivi della prescrizione?
- Il farmaco è appropriato per una persona anziana con HIV?
- La dose è corretta?
- Si possono produrre interazioni dannose tra i farmaci o tra un farmaco e un’altra delle patologie presenti?
- La durata del trattamento è accettabile?
- Ci sono medicine che mancano o che vengono saltate?
- La persona è in grado di gestire da sola l’assunzione dei farmaci o necessita di assistenza?
Micol Ferrara ha dunque descritto l’algoritmo elaborato dalla clinica metabolica di Modena per il “deprescribing” processo che può coinvolgere, ovviamente anche le stesse ART con la riduzione a due farmaci o la prescrizione della Long Acting. In conclusione: la politerapia in vecchiaia è ineludibile ma si può fare di più per gestirla, meglio se attraverso un approccio multidisciplinare.
U equals U
Nell’ambito delle realtà che danno vita a ICAR, U=U è ormai un’evidenza scientifica assodata che non cessa però di spronare la ricerca medica e sociale sui diversi aspetti irrisolti di questa straordinaria conquista scientifica: l’aderenza, la forgiveness, la ricerca di farmaci sempre più tollerabili, di schemi terapeutici sempre più orientati al paziente.
Di grande interesse la relazione presentata dalla dottoressa Rosa Fontana Del Vecchio, forse la prima che ha indagato le condizioni di successo di U=U nella popolazione femminile italiana. Lo scenario disegnato da alcuni studi stranieri ha evidenziato come le donne raggiungano facilmente lo stato di U=U in gravidanza rischiando invece di perderlo nei periodi post-parto. Fontana Del Vecchio, ha pertanto esaminato quale possa essere la situazione in Italia, studiando i dati offerti dalla corte ICONA. La ricerca ha effettivamente segnalato un rischio maggiore per le donne (sesso assegnato alla nascita) di perdere lo stato di non rilevabilità, dopo averlo raggiunto e mantenuto per oltre sei mesi. Questo rischio è però presente solo nelle donne tra i 18 e i 49 anni e non sembra correlare con la gravidanza. Servirebbero più studi per comprendere se siano invece da collegare ai periodi post-parto o ad altri fattori socio-economici. In generale, rispetto al campione maschile esaminato, le donne mostrano, infatti, una scolarizzazione e un’istruzione più basse, una maggiore presenza di persone straniere, un più basso livello d’occupazione. Ad ogni modo, lo studio evidenzia la necessità di individuare percorse che aiutino maggiormente le donne più giovani a mantenere l’aderenza ai regimi ART.
Un grande vulnus resta però, la scarsa conoscenza pubblica di U=U, per questo lo scorso anno da ICAR era partita la campagna informativa “U=U impossibile sbagliare” finanziata da SIMIT a cui hanno partecipato dieci associazioni tra cui la LILA; uno studio successivo doveva poi valutarne l’impatto su un campione di persone con HIV arruolate in trentaquattro centri della corte ICONA. Data la difficoltà di valutare scientificamente l’impatto di campagne informative, non c’erano da attendersi cambiamenti significativi rispetto alle conoscenze su U=U e degli effetti sulla salute delle persone e per la lotta allo stigma. Dalla survey emergono dati comunque utili. “U=U è il messaggio di salute pubblica più importante dei nostri tempi” hanno detto i relatori dello studio che ha rilevato come tra le persone con HIV arruolate, solamente il 60% conoscesse U=U. Alla domanda: “U=U ti ha cambiato la vita?” l’82% ha risposto di sì e il 98% giudica altamente affidabile questa verità scientifica. La conoscenza è più alta tra gli MSM mentre nel 40% di chi non conosce questo concetto la percentuale di MSM è più bassa ed è più alto il numero di chi non sa nemmeno indicare il livello della propria carica virale. I promotori della campagna giudicano necessario continuare a investire risorse per diffondere questo messaggio nel modo più ampio possibile.
Informare su U=U
 Intervenire direttamente su chi l’informazione la produce, è l’obiettivo del progetto: “Informare cHI V’informa” coordinato dall’Università di Pisa in collaborazione con l’Università di Venezia e con molte associazioni (LILA capofila). Il progetto, tuttora in corso, prevede sessioni formative sulle tematiche HIV e U=U a giornalisti di diverse regioni italiane. Nell’ambito del progetto è stata anche prodotta una ricerca, quantitativa e qualitativa sulla conoscenza del tema e di U=U su Instagram e Facebook. Ad illustrare il progetto, con la relazione: “Information and misformation on HIV and the narration of the evidenze U=U: A mixed method analysis on social media in Italy” è stata la dottoressa Virginia Casigliani, Università di Pisa che ha poi ricevuto la premiazione finale per il migliora Abstract presentato a ICAR in scienze sociali. La dottoressa Casigliani ci racconta tutto in questa intervista.
Intervenire direttamente su chi l’informazione la produce, è l’obiettivo del progetto: “Informare cHI V’informa” coordinato dall’Università di Pisa in collaborazione con l’Università di Venezia e con molte associazioni (LILA capofila). Il progetto, tuttora in corso, prevede sessioni formative sulle tematiche HIV e U=U a giornalisti di diverse regioni italiane. Nell’ambito del progetto è stata anche prodotta una ricerca, quantitativa e qualitativa sulla conoscenza del tema e di U=U su Instagram e Facebook. Ad illustrare il progetto, con la relazione: “Information and misformation on HIV and the narration of the evidenze U=U: A mixed method analysis on social media in Italy” è stata la dottoressa Virginia Casigliani, Università di Pisa che ha poi ricevuto la premiazione finale per il migliora Abstract presentato a ICAR in scienze sociali. La dottoressa Casigliani ci racconta tutto in questa intervista.
CAMA E ICAR 2024
Lavoro presentato in esclusiva dalla nostra Associazione:
“Ongoing psycho-social interventions: preliminary data of the “FRAGIL/mente” project”
